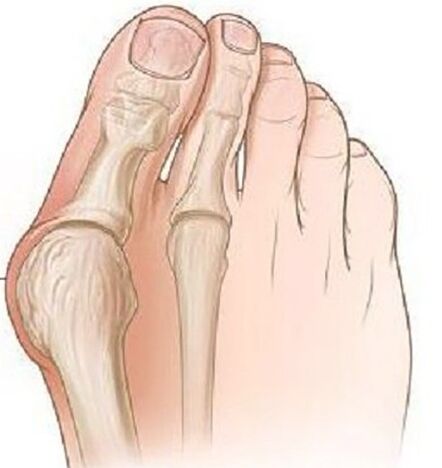
Деформацията на валгус на палеца на стъпалото е най -честата придобита деформация на стъпалото, което се характеризира с отклонението на палеца навън.
Патологията има двустранна природа, засяга главно жените над 35 години. В повечето случаи деформацията е придружена от хронично възпаление на ставната торбичка и деформиране на артроза на плюснефаланг ставите, пронационални отклонения на първата метатарзална кост.
Причини за заболяването. Защо е опасно?
Етиологичните причини за отклонения на валгус на палеца на стъпалото все още не са напълно проучени. Има няколко теории за събитие:
- Вестигиална теория. В средата на 19 век се смяташе, че само модели са били обект на тази деформация поради използването на моделни обувки при високо ниво, но по време на изследването тази патология е открита при мъже, които носят плоски обувки.
- Теорията за първичната мускулна слабост - беше опровергана в подробно проучване на проблема.
- Теорията на слабостта на лигаментния апарат и липсата на апоневроза на единствената - повечето учени се придържат към тази теория.
Има редица фактори, водещи до дебюта на тази патология:
- Излишно тегло, увеличаване на товара на краката.
- Дистрофични промени в ставния апарат, свързани с възрастта.
- Weekens от обувки с ток са повече от 5 см, стеснен до пръста.
- Съществуващите деформации на скелета (сколиоза, деформация на валгус на бедрената и колянната стави, плоски крака).
Опасността от патологията се крие във факта, че с течение на времето тази деформация води до деформация на стойката, е възможно да се развият дистрофични задълбочения на гръбначния стълб, тазобедрената и колянната стави поради неправилно разпределение на натоварването по време на ходене, а нараняването на мускулите на стъпалото е придружено от постоянна болка, която значително носеше благосъстоянието на човека.
Клинични прояви
В началото на заболяването деформацията на валгус не се показва клинично. Повечето жени са по-загрижени за появата на увеличаване на краката на метакарпал-фаланкс и избликът на първия пръст става забележим.
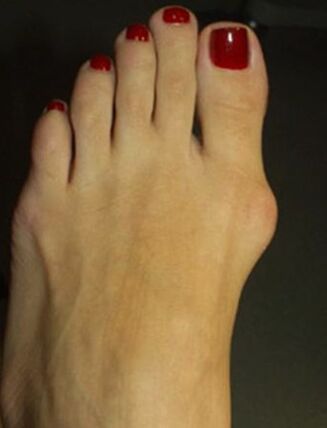
С течение на времето се появява болка, първо при носене на тесни обувки и продължително ходене, а по -късно болката започва да бъде постоянна, болна.
Поради неправилното разпределение на теглото, крайникът, от първия и втория пръст върху подметката, се образува от мазоли, вторият пръст се повдига, силно удължен, се образуват „малес“ пръсти, които значително усложняват ходенето. Поради влошаването на кръвообращението и инервацията в предната част на стъпалото, се развива артроза и хроничен бурсит.
Диагностика
- По време на обективно изследване се вижда класическа деформация с валгус отклонения на палеца, дисталната част на стъпалото беше разширена. В проекцията на главата на първата метатарзална кост има признаци на бурсит - хиперемия и оток на кожата, болка по време на палпация.
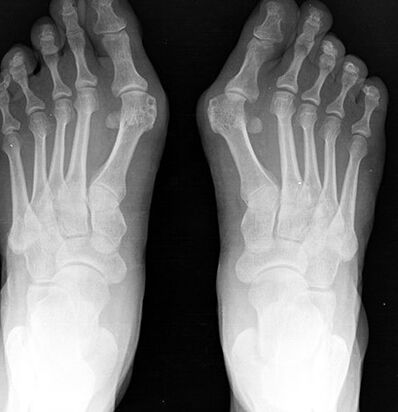
- Рентгенографията на стъпалото в две проекции. Предната проекция определя степента на палеца, състоянието на метакарпално-фаланксната става, степента на изместване на сезамоидната кост, а в страничната проекция степента на плоските крака се визуализира и изчислява, което много често се среща с отклонения на валгус на първия пръст на стъпалото.
- Платография. На отпечатъка на стъпалото, направено на хартия, се очертава линия през центъра на петата и между четвъртия и третия пръст, външният набор от стъпалото се образува образно образно, според който се оценява наличието на сплескване на стъпалото и нейната степен. При тези пациенти по -често се открива сплескан крак или плоски крака от 1 -ва степен.
Лечение и превенция
В зависимост от тежестта на процеса се извършва консервативно или хирургично лечение.
Консервативното лечение се извършва в лекия стадий на заболяването, се използват различни видове ортопедични стелки, които се избират индивидуално и извеждат деформирания пръст в нормално положение, докато натоварването от предната страна на крайника се стабилизира и разпределя.
В детска и сенилна епоха се използва напречно превръзка на дисталния крайник с полагане между първия и втория пръст. За да се намали болката, се използват топли бани с морска сол и сода, радонните бани дават добър резултат.
За борба с Бурсит се използват локални противовъзпалителни гелове, се използват компреси с демексид и лидокаин, и с изразена болка, блокада на новокаин и вътреартикуларни инжекции на глюкокортикоиди.
Хирургичното лечение е възможно във всеки етап от заболяването, то се извършва при локална анестезия, което намалява списъка на противопоказанията за операция.
На първия етап растежа на костите се отстраняват на вътрешния ръб на костта, докато е възможно само да се намали болката от процеса, но не и да се предотврати развитието на деформация в бъдеще.
С тежко отклонение на пръста с присъствието на плоски крака се извършва остеотомия в основата на плюсовата кост на първия пръст, като се използва костно острие, за да се отхвърли пръстът в нормалното положение, с помощта на лавсан лента се образува напречен лигамент на подметката. След операцията кракът е плътно фиксиран с превръзка в продължение на 4 седмици, се препоръчва да се използва индивидуални ортопедични стелки през годината.
Предотвратяването на болестта е да се използват удобни обувки без високи токчета, обувките трябва да седят на крака свободно, стеснен пръст не трябва да носи дискомфорт в палеца. Ако има някакви деформации на скелета, се препоръчва да се подлагат на превантивни прегледи при ортопедиста, за да се идентифицира и забави прогресията на деформацията на валгус на палеца на стъпалото.
Последствия и усложнения
Усложнение на процеса е развитието на Deichländer или „марш“ на стъпалото, което се характеризира с остра болка, поради микропукачките в сдвояващите стави на стъпалото и тендовагинита.
Поради постоянния възпалителен процес и механичните увреждания, съществува риск от развитие на злокачествени новообразувания на костта.























